¿Es usted un falso delgado? Las apariencias engañan, los biomarcadores no

Carmen García Ruano, Universitat de les Illes Balears; Juana Sánchez Roig; Paula Oliver Vara, Universitat de les Illes Balears y Pere Bibiloni Coll, Universitat de les Illes Balears
Aparte de la COVID-19, existe otra pandemia silenciosa azotando a la sociedad: la obesidad. Se calcula que, a nivel mundial, un 39 % de adultos sufre sobrepeso u obesidad. Este diagnóstico se realiza a partir del índice de masa corporal (IMC), calculado mediante una fórmula que incluye el peso corporal y la altura. Sin embargo, ¿es este parámetro representativo de la salud metabólica? ¿O más bien se trata de la punta del iceberg?
IMC vs Grasa visceral (0-1)
Aunque el IMC es una medida útil como primera aproximación, la evidencia científica demuestra que no es suficiente y hay ejemplos al alcance de todos. Considerando el IMC, un culturista de baja estatura, al pesar el músculo más que la grasa, podría ser clasificado como una persona con sobrepeso, aun teniendo un buen estado de salud. Por el contrario, una persona alta y delgada, pero con “barriga cervecera”, podría ser asignada como normopeso, aunque su metabolismo se encuentre alterado.
Este último grupo se denomina habitualmente “falsos delgados” (FD) y se define precisamente así: individuos con un IMC indicativo de normopeso, pero con un porcentaje de grasa corporal elevado, principalmente a nivel visceral (asociada a órganos abdominales).
Actualmente, los FD son la excepción a la clasificación de IMC más importante: se calcula que podrían representar hasta un 22 % de la población mundial.
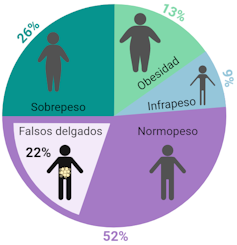
Las consecuencias de ser (falso) delgado
Tener una cantidad de grasa corporal excesiva desregula todo el metabolismo del organismo. Para empezar porque los falsos delgados presentan con mayor frecuencia inflamación generalizada, alteración de lípidos en sangre, hipertensión, resistencia a la insulina. etc.
Estas desregulaciones provocan que en los FD se dispare el riesgo de desarrollar patologías crónicas, como diabetes o enfermedades cardiovasculares. De hecho, al menos en mujeres FD, la mortalidad se duplica. Por tanto, es un problema de salud pública considerable que debe ser estudiado para prevenirlo y tratarlo.
¿Pero cómo se alcanza este estado? En el grupo de Nutrigenómica, Biomarcadores y Evaluación de riesgos (NuBE) de la UIB llevamos años estudiando el fenómeno en roedores y sabemos perfectamente qué condiciones deben darse para que desarrollen un estado FD. Básicamente, una alimentación desequilibrada (por ejemplo, alta en grasas) pero sin excedente calórico. Es decir, comer mal pero en cantidades moderadas. Incluso hay evidencias de que una alimentación inadecuada de las madres durante la lactancia también puede promover la aparición del estado FD en las crías.
Lo mismo exactamente sucede en las personas. Todos tenemos al típico amigo que abusa de la comida rápida y no engorda. Aunque no se perciba a simple vista, muy posiblemente esté acumulando grasa a nivel visceral. Si a esta alimentación desequilibrada (rica en azúcares y grasas) le sumamos el actual sedentarismo, la falta de ejercicio, el estrés y una genética desfavorable, obtenemos la receta perfecta para crear una población repleta de falsos delgados .
Los mejores chivatos de tu salud metabólica
Una vez claras las causas, es igualmente importante intentar evitarlo. Probablemente sería útil poder advertir precozmente del riesgo de desarrollar el estado FD. Con este fin, en el grupo NuBE nos dedicamos a investigar sobre biomarcadores predictivos. Es decir, parámetros que puedan medirse objetivamente cuando el individuo está sano, indicando de forma temprana problemas imperceptibles de otro modo . Por ejemplo, la glucosa elevada en sangre sería un biomarcador de diabetes.
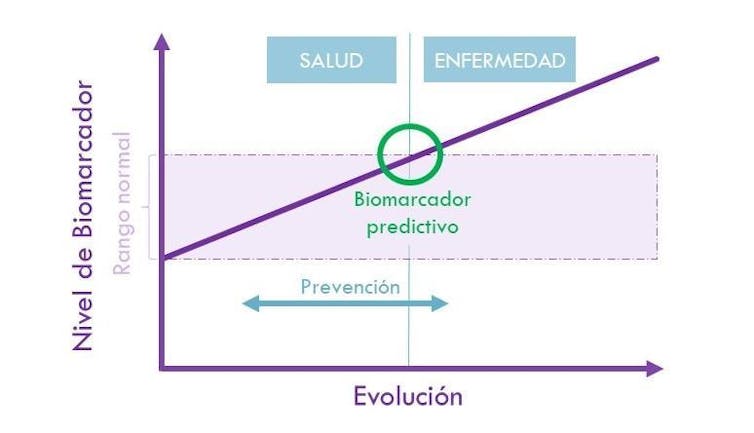
En teoría, el biomarcador perfecto debería ser económico, poco invasivo y rápido. Y ¿qué muestras biológicas cumplen con estas características? Las que se pueden obtener con procedimientos simples: orina, saliva o sangre.
Ésta última está siendo muy estudiada, pues en la sangre se encuentran células fascinantes: las células mononucleares de sangre periférica (PBMC, Peripheral Blood Mononuclear Cells). Se hallan en constante circulación, interaccionan con todos nuestros tejidos y pueden reflejar lo que ocurre en otras partes de nuestro cuerpo. Es decir, si aumenta la expresión de un gen en el cerebro, este gen también puede estar sobreexpresado en las PBMC.
¿Cómo funcionan? Sería similar al juego “teléfono roto”: a tu amiga Alba le pasa algo, se lo cuenta a Pedro y él te lo cuenta a ti. Seguramente, la versión que te cuente Pedro se asemejará bastante a lo que le pasa realmente a Alba, aunque con alguna variación. Alba sería el hígado, tejido que sufre muchas alteraciones en FD, y Pedro serían las PBMC, que te cuentan su versión de lo que le pasa al hígado.
Así, mediante el análisis de la expresión génica de las PBMC, puede saberse qué está pasando en otros órganos internos. Por todo ello, las PBMC son cada vez más usadas en la comunidad científica para la identificación de biomarcadores, no solo en estudios sobre nutrigenómica y obesidad, sino también en otros campos como la neurología.
Sin cuerpo sano, no hay mente sana
Somos un organismo sumamente complejo, con todos sus sistemas interconectados. De hecho, tanto la obesidad como el estado FD se relacionan con la neurodegeneración. La demencia más común es el alzhéimer y no tiene cura. Se pronostica que en 2050 más de 115 millones de personas lo padecerán.
De nuevo aquí las PBMC toman un papel principal. El grupo NuBE ha demostrado que estas células son capaces de reflejar precozmente el daño cognitivo en ratas FD. Y lo ha confirmado un ensayo clínico con 360 personas mayores de 60 años realizado por Shishuang Zhang y colaboradores de la Universidad Médica de Tianjin. Por tanto, encontrar estos biomarcadores evitará procedimientos invasivos, como las biopsias. Y al ser tempranos, podría resultar de vital importancia para prevenir enfermedades crónicas.
Más vale prevenir que curar
Una vez perfeccionados estos biomarcadores podremos determinar con antelación si una persona es más propensa a convertirse en falso delgado y a los riesgos asociados. ¿Y entonces qué? Pues en estas personas sería de mayor prioridad una actuación preventiva.
Las medidas a tomar son las mismas que para otras enfermedades no transmisibles: tener hábitos de vida saludables. Es decir, seguir una alimentación equilibrada, hacer ejercicio, descansar y, por supuesto, una buena salud mental.
Y es que, aunque la apariencia externa no deja de ser relevante, la salud viene marcada –o biomarcada– sobre todo por lo que ocurre en nuestro interior.
Este artículo resultó ganador del III Concurs de Divulgació Científica de la Universitat de les Illes Balears.
Carmen García Ruano, Investigadora predoctoral FPU. Grupo de Nutrigenómica, Biomarcadores y Evaluación de riesgos (NuBE). UIB, CIBEROBN, IdISBa, Universitat de les Illes Balears; Juana Sánchez Roig, Profesora Titular de Bioquímica y Biología Molecular. UIB, CIBEROBN, IdISBa; Paula Oliver Vara, Catedrática de Bioquímica y Biología Molecular. Grupo de Nutrigenómica, Biomarcadores y Evaluación de riesgos (NuBE). UIB, CIBEROBN, IdISBa, Universitat de les Illes Balears y Pere Bibiloni Coll, Investigador predoctoral FPU. Grupo de Nutrigenómica, Biomarcadores y Evaluación de riesgos (NuBE). UIB, CIBEROBN, IdISBa,, Universitat de les Illes Balears


