La melatonina, guardián del cerebro frente al coronavirus
Alejandro Romero Martinez, Profesor de Toxicología, Universidad Complutense de Madrid
Francisco López-Muñoz, Profesor Titular de Farmacología y Vicerrector de Investigación y Ciencia, Universidad Camilo José Cela
La actual pandemia de la COVID-19 ha colapsado los sistemas de salud pública hasta límites sin precedentes. Pero además de esta trágica amenaza para la salud, que se ha extendido por todo el planeta, se espera que sus consecuencias socioeconómicas sean dramáticas en todos los países. Ante este panorama y la falta de una vacuna efectiva, científicos de todo el mundo se afanan por buscar nuevas estrategias terapéuticas para mitigar las graves consecuencias derivadas de la “disfunción multiorgánica” en pacientes infectados por la COVID-19.
Aunque la mayoría de los síntomas clínicos han sido ya caracterizados, la comunidad científica trata de esclarecer cómo el SARS-CoV-2 alcanza y se propaga por todo el sistema nervioso central (SNC), causando alteraciones neurológicas.
El coronavirus en el cerebro
El receptor celular de la enzima convertidora de angiotensina 2 (ACE2), que sirve como puerta de entrada del virus en la célula huésped, está presente en el organismo de manera ubicua: pulmones, corazón, tracto gastrointestinal, hígado, riñón, vejiga, mucosa oral, etc., además del SNC. De hecho, la reciente detección de SARS-CoV-2 en líquido cefalorraquídeo, unida a la práctica de autopsias en pacientes fallecidos por COVID-19, han revelado la presencia del virus en el tejido nervioso.
Los coronavirus humanos poseen la capacidad de penetrar en el SNC afectando al nervio olfativo y al neuroepitelio del bulbo olfatorio, lo que podría dar lugar al cuadro de anosmia que sufren muchos pacientes COVID-19. Como resultado de la inflamación nasal y el edema de la mucosa, el virus podría usar la vía linfática o la sangre para infectar las células endoteliales de la barrera hematoencefálica (BHE), extenderse al cerebro y causar daño neurológico.
Eso explicaría por qué se han asociado con la COVID-19 una serie de trastornos neurológicos como encefalopatías, meningitis, síndrome de Guillain-Barré, enfermedades cerebrovasculares y epilepsia.
Los efectos antivirales de la melatonina
La melatonina (N-acetil-5-metoxitriptamina), pese a no ser una molécula que disminuya la carga viral ni su replicación, tiene múltiples acciones antivirales. Cabe pensar que su elevada capacidad de difusión y alta permeabilidad a través de todas las barreras morfofisiológicas, incluida la BHE, le permitiría ejercer una actividad antiinflamatoria, antioxidante e inmunoestimuladora frente a la neuroinvasión causada por la COVID-19.
La actividad neuroprotectora de la melatonina frente a la COVID-19 podría explicarse a través de complejos mecanismos celulares y moleculares en los que intervendrían dos de sus receptores (MT1 y MT2), ampliamente distribuidos por el SNC. En este contexto, la melatonina podría regular la actividad de los linfocitos T, vulnerables a SARS-CoV-2, a través de los receptores MT1 y MT2.
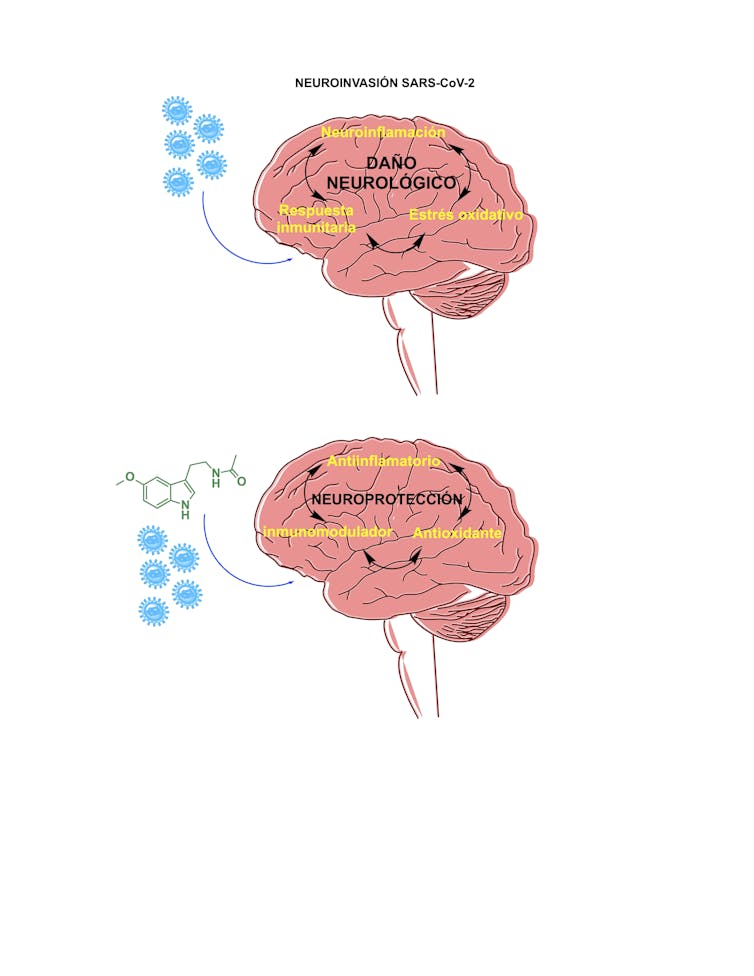
De momento ignoramos cuáles son los mecanismos concretos a través de los cuales estos receptores MT1 y MT2 podrían influir en la señalización mediada por melatonina en el cerebro de pacientes afectados por la COVID-19. Sin embargo, la protección a través de los receptores de melatonina ya se había sugerido frente al virus de la encefalitis equina venezolana o para mejorar la capacidad de defensa antioxidante frente al virus respiratorio sincitial. Razones de más para evaluar el posible papel terapéutico de la melatonina frente al SARS-CoV-2.
Además, aunque aún estamos aprendiendo de la historia natural y la patogenicidad de este coronavirus emergente, cabe pensar que, meses o años después de la infección, varios tejidos, incluido el cerebro, podrían sufrir un deterioro significativo. Y eso conllevaría la aparición de trastornos neurodegenerativos.
Edad y melatonina
La disminución progresiva de la melatonina con la edad podría contribuir a explicar el aumento aparente de sensibilidad a la COVID-19 en personas de edad avanzada. Como consecuencia del envejecimiento, la glándula pineal acumula depósitos de calcio y disminuye la liberación de melatonina en plasma y líquido cefalorraquídeo. Cambios que parecen estar relacionados con alteraciones fisiopatológicas.

¿Se solucionaría administrando melatonina? Cuando se administra por vía oral, la melatonina tiene una baja y variable biodisponibilidad, que oscila entre el 3% y el 33%. Además, el cerebro es el órgano donde la melatonina alcanza una concentración más baja tras su administración, lo que podría justificar el uso de dosis elevadas para contrarrestar el potencial neuroinvasivo del SARS-CoV-2.
Entonces, ¿cuáles serían los regímenes de dosificación de melatonina recomendables en pacientes con COVID-19? Recientemente se ha propuesto una dosis de al menos 40 mg/día, vía oral, para controlar la propagación de la enfermedad. En casos mas severos, en pacientes en “fase de hiperinflamación”, se requerirían dosis orales de 100 mg/día o, al menos, 1 mg/kg. Un número significativo de estudios indican que la melatonina es segura, incluso a dosis 100 veces más altas que las fisiológicas.
El potencial de la melatonina como tratamiento adyuvante suena cada vez más como una terapia factible frente a la COVID-19. Su administración en combinación con otros fármacos no solo mejoraría el estado de los pacientes infectados, sino que reduciría los posibles efectos secundarios que se derivarían de los mismos.
Desde aquí abogamos por la puesta en marcha de ensayos clínicos que diluciden la eficacia de esta molécula universal en la prevención y el manejo clínico de los pacientes afectados por la COVID-19.


